(外科・消化器外科・呼吸器外科・乳腺外科)当科で扱う主な疾患(消化器疾患)
・消化器癌の治療 ・腹腔鏡下手術 ・食道疾患 ・胃十二指腸疾患 ・小腸疾患 ・大腸疾患
・肝胆膵脾臓疾患 ・鼠経ヘルニア ・緩和手術 ・特殊外来 ・ロボット支援手術
消化器外科で扱う主な疾患
消化器外科で主に扱う疾患です。大きく悪性疾患(癌等)、良性疾患に分けられます。また、虫垂炎(いわゆる盲腸)、腸に穴が開くこと(穿孔)での腹膜炎等の救急疾患があります。
当科ではこれらの消化器疾患の9割以上を腹腔鏡下手術で行っています。
癌に対する手術、腹腔鏡手術、各疾患・臓器についての説明をさせて頂きます。
・食道 : 食道癌、食道裂孔ヘルニア
・胃 : 胃癌、胃潰瘍穿孔
・十二指腸 : 十二指腸潰瘍穿孔
・小腸 : 腸閉塞(イレウス)
・大腸(結腸・直腸) : 結腸癌、直腸癌、結腸(憩室)穿孔、急性虫垂炎、直腸脱
・胆嚢 : 胆石胆嚢炎
・肝臓 : 原発性肝癌、転移性肝癌
・膵臓 : 膵IPMN、膵臓癌
・脾臓 : 血液疾患
・肛門
・ヘルニア(鼠径・腹壁)
・救急疾患(腹膜炎、腸間膜血栓症等)
消化器癌の治療
消化器癌の治療ってどんな方法?
消化器以外にも、頭頚部(歯科口腔外科・耳鼻科)、泌尿器科、婦人科領域の悪性腫瘍、癌が存在します。
癌の治療には化学療法(抗癌剤、分子標的薬等)、放射線療法、手術が主な治療法になりますが、どの癌でも同じ治療で良いわけではなく癌の部位や性質により標準的な治療は異なってきます。
また、進行度(ステージ)によって治療方法は大きく異なります。現在はインターネット等で様々な情報を得られることもあり、治療を受けられる患者さんに知る機会が増えることは喜ばしいのですが、必要な内容の一部分だけが強調されてしまったり、誤った理解から不安になったりしていると感じることも少なくありません。
ここでは当科で扱う消化器の癌についての標準的な治療法についてお話ししたいと思います。
現在の処、切除せずに化学療法(抗癌剤・分子標的薬等)のみで完治する消化器癌は残念ながらありません。
消化器癌の中では食道癌は放射線治療の効果が期待できる癌で、進行度が低い場合などでは放射線療法+化学療法と手術と手術での治療御効果は同等とされる報告が多い癌です。進行癌で手術にて取り切れる場合は、手術が第一選択になります。
胃癌、大腸癌(結腸癌・直腸癌)は手術で取り切れる場合は手術が第一選択となります。ただ、これらの癌が他の臓器、肺や肝臓に転移した場合、大腸癌では手術で切除できる場合は手術が第一選択となりますが、胃癌の転移の場合は手術での切除は負担のわりに効果はないとされています。
このように一口に消化器癌といっても癌ができる部位(原発巣)、転移した場合等それぞれに治療法は異なってきます。
ただ、上記の消化管(食道、胃、大腸)いずれの癌においても早期での発見で条件を満たした場合、手術ではなく内科的なカメラ(内視鏡)での切除によって治癒が期待できる場合もあります。内視鏡的な治療後に追加の切除が必要となる場合もありますが、必要のない臓器を手術で切除しないほうがその後の生活がより良いことは間違いありません。このため、どのような治療を選択するかを患者さんと相談することはもちろんですが、医学的に妥当な治療かを内科をはじめとしたチームと十分に議論できるように連携をする必要があるのです。
抗癌剤と一口にいっても、投与の目的は異なり、大きくわけて3つの意義があります。一つは手術では取り切ることが出来ないような癌への抗癌剤です。現在は様々な薬剤があります。患者さん個別に効果が異なる薬剤もあり、専門的な知識が必要であるため、主に消化器内科での治療になります。もう一つは手術では癌が取り切れた場合でも、顕微鏡のレベルで残っている可能性があるために再発の予防目的で投与する抗癌剤(術後補助化学療法)があり、癌により行うべき進行度(ステージ)や薬剤、投与期間が決まっています。もう一つは、手術で取り切れない、あるいは手術では取り切れるがギリギリの様な場合に、手術の前に投与する方法(術前抗癌剤治療)です。切除できる癌をより小さくすることで切除が可能となったり、再発の危険性を減らす目的で投与します。食道癌などでは臨床試験でも証明され、一般的な治療です。よく、“抗癌剤”というだけで治療を受けないという方がいらっしゃいますが、投与にもいろいろな意味がありますので、医師とよく相談していただくことが必要です。
消化器癌の手術ってどんなことをするの?
癌の手術ですから“悪いところ(癌)”を切除します。ただ、胃に癌があったら癌の部分だけを取り除けば良いのではありません。
基本的には癌のある部分から癌のないとされる部分までの臓器を切除することと、転移している、あるいは転移する可能性のあるリンパ節を過不足なく切除することになります(これをリンパ節郭清(かくせい)と呼びます)。“なら、いっそのこと再発しないように根こそぎとればいいじゃないか”と感じる方もいるかもしれません。ですが、大きくとったからといって治るわけではないのが“癌”なのです。例えば、目に見えるものをとり切るために必要以上に大きくとったからといっても、一定以上に進んでしまった癌は治すことは出来ません。そもそも、必要な臓器を取ってしまえば、患者さんの術後の生活そのものが辛いものになってしまう可能性もあります。
癌の手術は“取り切る・治すこと(根治性)”が求められる一方で、術後の患者さんの生活も考えて行わなければいけません(機能温存)。
それには“とるべきものはしっかり切除するが、残すべきもの(神経や血管など)は残す”手術が必要になります。
このような手術を行うためにも、内視鏡手術(腹腔鏡下手術・胸腔鏡下手術)には利点があると考えています。
|
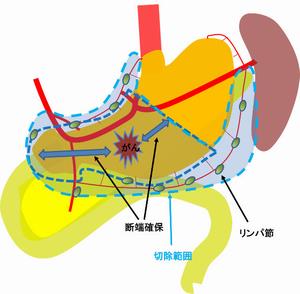
胃の出口側(幽門側)のがんの場合 ・腫瘍から十分な距離(断端)の確保 ・治療・予防でのリンパ節の切除 (リンパ節郭清) を行いますが、同時に ・必要以上の過大な切除をしない ・術後の合併症を最小限にする ・術後の生活に影響しない 様な手術をすることが必要です |
腹腔鏡下手術
腹腔鏡下手術って?
内視鏡手術、腹腔鏡下手術などと呼ばれる手術です。 “傷の小さい手術”、“身体に優しい手術”などと言われる、小さな傷からお腹の中にカメラとマジックハンドの様な鉗子を入れて行う手術です。
開腹手術と違って大きな傷はつきませんので、“傷が小さい”、美容的な面が強調されます。確かに、必要以上の傷は不必要ですし、綺麗であるに越した事はありません。
でも、このホームページを見て頂いている方々は、“傷は小さいけど、癌の切除も完全に出来ないのでは?”と感じませんか?
それはとても自然な考えです。ただ、そのような手術であれば我々も行いません。実際には逆で、お腹の中に入ったカメラは、直接は見にくい深い部分などを見ることが可能です。さらに拡大された映像をモニターで、手術室にいる全員が見られる状況での手術になります。モニターを見ながらの鉗子操作で行う手術は修練が必要ですが、習得をすれば、根治性、機能温存、安全性がより高まる手術だと考えております。
現在、日本内視鏡学会技術認定医が中心となって、腹腔鏡下手術を行っております。
当科では、2022年より直腸癌の手術に対してはロボット支援下手術を保険診療で行うことが可能になりました。ロボット支援下手術も小さな傷で、腹腔内でより緻密な手術が可能となります。
“傷の小さいこと”=“術後の痛みが少ない”でもあり、痛みによって痰が出せないことでの肺炎、早期に歩行できることでの腸閉塞の予防等にも貢献し、早期退院、早期社会復帰が可能になります。合併症を発症しない場合の標準的な術後の入院期間は、胃癌、大腸癌、直腸癌では約7~10日間。虫垂炎(いわゆる盲腸)、胆石では3日間、鼠径ヘルニア(いわゆる脱腸)では翌日より退院が可能です。
食道疾患
食道疾患
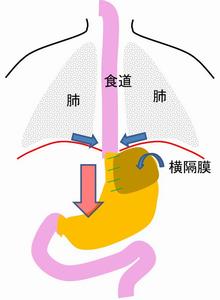
食道裂孔ヘルニア
食道がお腹の中に出る通り道が弱くなって、胃の一部が胸の中に入り込んでしまう事で、食事の通りが悪くなったり、逆流でひどい胸やけが起こってしまう疾患です。内科的に内服薬での治療を行いますが、程度よっては手術を行う事で、症状が劇的に改善する場合もあります。
手術は胃をもとの位置に戻し、広がった穴を小さくする、あるいは蓋をして逆流防ぐ処置をする手術になります。原則的に腹腔鏡下手術で行います。
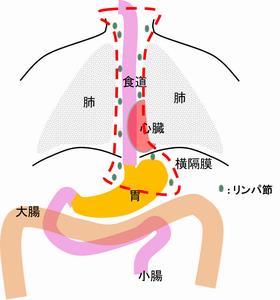
食道癌
食道癌の手術は消化器外科手術のなかでは患者さんに負担の大きい手術になります。頸部、胸部、腹部を操作する手術であり、傷も多くなり、心臓、肺などに関する合併症の可能性も低くはない手術です。
当科では食道癌の手術は原則的に胸腔鏡、腹腔鏡を併用し、術後の疼痛軽減、合併症軽減を目指した手術を行っております。食道癌の手術は専門性が高い手術であるため、北海道大学消化器外科2と連携し、今の処、ほぼすべての手術で大学の専門医を召喚して応援を受けて行っております。
|
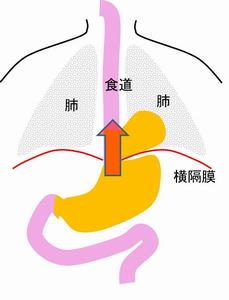
食道癌では、食道と胃の一部を切除し、頚部・胸部・腹部のリンパ節を切除する必要があり。 近傍に重要な臓器(心臓、肺、期間、血管、神経)が存在します。 |
胃十二指腸疾患
胃・十二指腸疾患
胃・十二指腸潰瘍
現在は治療薬のおかげで、胃や十二指腸潰瘍を治療目的で手術することはほぼありません。ただ、潰瘍に穴が開いて腹膜炎になった場合、多くは手術となります。
胃や十二指腸に穴が開くと、胃酸の様な消化液が腹腔内に漏れるために、強い痛みを伴います。手術はお腹の中を洗うことと穴を塞ぐことです。穴は近くに脂肪の膜(大網)を縫い付けて塞ぎます。この手術も5-10mmの穴を3つ開ける腹腔鏡手術で行います。
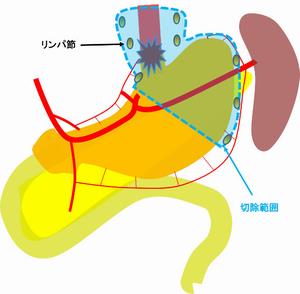
胃癌
胃癌はピロリ菌が治療されることなどから、日本では以前より少なくなりました。しかし、以前は多かった胃の出口側(幽門測)の胃癌が少なくなり、胃の食道側(噴門側)に近い胃癌の割合が増えています。
早期胃癌は内科的に内視鏡での切除(ESD)できればそれに越した事はありませんが、この治療を行って調べた結果手術の適応になるもの、進行癌では手術での切除が必要になります。
以前は早期癌でも胃の食道側に癌がある場合原則的に“全摘”が行われました。癌を含めた胃とリンパ節を切除します。過剰な切除を避けるために、リンパ節を切除する範囲等が学会等でも議論され、現在では条件を満たすものについては胃の食道側(噴門側)を切除する手術も選択されるようになり、逆流性食道炎が起きにくい方法等も常に議論されています。
食道と胃のつなぎ目にできる癌(食道胃接合部胃癌)も以前より増えており、胃を取った後の吻合、リンパ節の切除の難易度が高い手術です。
当科ではこのような胃癌に対し、消化器内科とも討論し、患者様とも相談の上で切除範囲等を選択します。胃の切除、リンパ節郭清、消化管吻合までを腹腔鏡下で行う完全腹腔鏡下での手術を原則的に行っております。
よく、“胃を2月3日取った”、“胃全摘・・・・悪いんですね”といった声を聴きますが、胃の切除範囲は腫瘍の位置、幽門測胃切除であればある程度既定の部位で胃を切離しますので、“胃を全摘”=“進行しているから”ではありません。手術前に担当の内科医、外科医とよく相談して下さい。
|
胃の上部の癌(噴門癌・接合部胃癌)の場合 近年ではガイドライン等の指標が示され、胃全摘は必須ではなくなりました. 癌の大きさや進行度により胃の上部のみを切除する手術、“噴門側胃切除”を選択する場合もあります. |
小腸疾患
小腸疾患
小腸の疾患には腸閉塞(イレウス)、腸に血をめぐらせる血管が血栓で詰まってしまう疾患(腸間膜動脈血栓症)等の良性疾患が代表的です。悪性腫瘍、癌もありますが、胃や大腸に比べると頻度は低いです。
腸閉塞でも腸が締め付けられて血のめぐりが悪くなった絞扼性イレウスや腸間膜動脈血栓症は手術が遅れると命にかかわる場合も多く、緊急手術となります。
このような場合でも、まずお腹の中の状況をいち早く確認するため、カメラで腹腔内を観察する(審査腹腔鏡)事も有効です。緊急性のない腸閉塞などでは、腹腔鏡手術での癒着剥離等を行います。必要な際は開腹を行いますが、傷には新たな癒着を起こす可能性があるため、再発を起こさない手術を心がけて行っています。
大腸疾患
大腸疾患
結腸癌・直腸癌
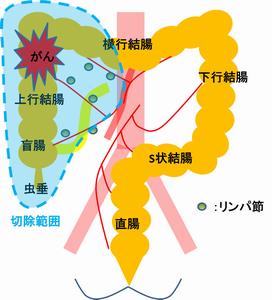
大腸は結腸(盲腸・上行結腸・横行結腸・下行結腸・S状結腸)、直腸(直腸S状部、上部直腸・下部直腸)に分けられます。
大腸癌も原発巣とリンパ節郭清が基本となります。特に下部の直腸癌で皆さんが気にされるものの一つに“人工肛門”があるのではないでしょうか?
まず、肛門に近い直腸癌で永久的な人工肛門となる頻度は20年前と比べて明らかに少なくなりました。その理由は、手術の技術的、用いる器械、胃癌と同様に切除範囲の検討によるものです。直腸癌で永久人工肛門が必要になる理由は、非常にシンプルな言い方をすれば“そうしないと癌を取り切れない”場合、もう一つは“人工肛門にするより排便が辛くなる場合”です。患者さんにとって人工肛門は多くの方は当然避けたいものでしょうし、消化器外科医もそれを出来るだけ避ける方針で手術を行います。
人工肛門には大きく分けて永久的なものと一時的なものがあります。直腸の手術でつなぎ目の漏れ(縫合不全)を発症すると命にかかわることがあるため、一時的に造設する場合などです。まず、主治医とよく話し合って、どのような手術になるのか理解して、不安を出来るだけ取り除くことが必要です。人工肛門となった場合でも皮膚排泄ケア専門看護師が専門のストマ外来を開設しており、長期的にケアを行います。
特に直腸癌は狭く深い骨盤内の手術となるため、腹腔鏡下手術は非常に有効であり、安全かつ正確な手術を行うことに貢献しています。ロボット支援下手術はさらに機能温存や肛門温存に貢献すると考えております。
|
大腸がん・直腸がん手術の場合も ・腫瘍から十分な距離(断端)の確保 ・治療・予防でのリンパ節の切除(リンパ節郭清)を行います。 当科では切除した腸をつなぐ際にも腹腔内で全て行う方法(体腔内吻合)を行い、より患者さんに負担のない手術を目指しています。 |
虫垂炎
一般的に“盲腸”と呼ばれることが多い疾患です。実際には盲腸につながった“虫垂(ちゅうすい)”の炎症です。急性虫垂炎と聞くと、緊急手術が必要と思われる方も少ないと思いますし、抗生剤で“散らす”といった治療も聞いたことがあるのではないでしょうか?痛みの症状が強かったり、破れて腹膜炎になっている場合は手術が選択される場合が多いです。ただ、すでに破れて膿のたまり(膿瘍)を形成してしまって症状が落ち着いているものは、現在では一旦、抗生剤で治療し、落ち着いた後に手術をする方法が選択されます。急に発症する疾患なので、仕事や通学や家庭のこと等の都合も考慮し、患者さんと相談して治療方針を選択します。
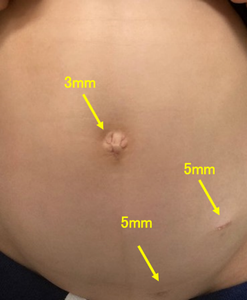
原則的に腹腔鏡下で行います。小児などでは、炎症の程度により3mm,5mm,5mmの傷で行う手術も可能な場合もあります。
結腸憩室・穿孔性腹膜炎
大腸憩室は大腸の壁に小さなでっぱりの様な憩室がある状態です。ここに炎症が起きると“憩室炎”となり、絶食で腸を休め、抗生剤を投与する内科的な治療を行います。憩室は破れてしまう(穿孔)があり、この場合は便がお腹のなかに漏れてしまうため、緊急手術をしなければ命にかかわる場合がほとんどです。この手術でも、術後の感染や負担を減らす為、腹腔鏡を用いる場合もあります。通常、人工肛門が造設されますが、一時的に造設し、後に閉鎖できるものも少なくありません。
直腸脱
直腸脱とは、直腸を支える周りの組織が弱くなって、肛門から直腸が出てきてしまう疾患です。御高齢の方が多く、肛門から直腸をちぢめて、緩んだ肛門を糸で狭くする方法を行っていましたが、再発も多く、何より肛門の違和感などが強い場合がありました。最近では腹腔鏡下で直腸を一旦周りから剥がしてから固定する方法(Wells法)で行っており、術後の経過も良好です。
肝胆膵脾疾患
肝臓疾患
手術が必要となる肝疾患の主なものは悪性腫瘍です。これは大きくは肝臓から発症する原発性肝癌(肝細胞癌など)と転移性肝癌に分けられます。これらの腫瘍には切除以外の方法もありますので、主に消化器内科と連携し、治療方針を決定しています。
転移性肝肝癌を例にとると、膵癌などの転移は肝臓に転移した時点で手術の適応。意義はありませんが、大腸癌の転移の場合は、切除が可能であれば切除することが最も効果的な治療で、唯一、完全に治すことが出来る治療になります。
このように一口に肝臓の悪性腫瘍といっても、治療方針・治療方法は様々です(抗癌剤、血管塞栓、ラジオ波焼灼等)。担当医と良く相談して治療方針を決める必要があります。
胆嚢疾患
胆嚢疾患のうち、最も手術患者数が多い疾患は胆石症・胆のう炎の手術となります。
症状を起こさない検査で指摘される胆石は比較的多くの方が有しており、健診などをきっかけに指摘された方々も多いものと思います。
胆石が原因で胆のう炎を発症した場合、痛みや発熱を伴い、重症化すると命に関わる状態になることもある疾患です。胆石が原因での膵炎を発症する場合もあります。いったん胆のう炎を発症してしまうと、胆嚢や周りの組織が硬く(瘢痕化)なってしまったり癒着を起こしてしまうため、安全に手術を行うには一旦絶食や抗生剤での治療を行い、炎症が治まるのを待ってから(2ヶ月程度)手術を行う必要があります。
手術は腹腔鏡下胆嚢摘出術が原則となりますが、炎症が強度の場合には開腹手術が必要となる場合もございます(当科では開腹手術となる患者様ほとんどいらっしゃいません)。
胆石がある、あるいは胆のう炎の場合は手術が必要か、いつ手術を行うのが良いのか?患者様それぞれで最適な方法を検討して行うのが望ましいため、気になる方はまず、気軽に消化器内科あるいは外科を受診して下さい。
胆嚢・胆管の悪性腫瘍は頻度は低い疾患ですが、治療や手術には高い専門性が必要な疾患です。北海道大学病院 消化器外科2は特にこの分野を専門としており、当科は密な連携を取りながら診療を行っております。
膵・脾疾患
膵腫瘍(膵癌・膵IPMN、嚢胞性腫瘍等)
御存じの方も多いかと思いますが、膵臓癌は一般的には予後が悪い癌の一つです。症状が出にくく、悪性と診断する検査も難しいものが多く、かつ進が早いというのが原因です。発見されたときに手術が可能な膵癌自体の割合は半分以下です。また、また膵臓を扱う手術の為、強い消化酵素である膵液による合併症も少なくない為、治療において患者さんの負担が多い疾患となります。また、経過を見ながら、悪性になる可能性が高い場合に手術を行う疾患(IPMN)等もあります。
適切の手術方法、手術後の化学療法等の治療も含めて治療方法を慎重に考える必要がある為、消化器内科とも連携し、患者様とも良く相談の上、治療方針を決定します。切除の際も腹腔内を詳細に観察し、腹膜転移等の見落としがない様、腹腔鏡での観察(審査腹腔鏡)を有効に利用して手術を行っています。
主な術式は
膵頭十二指腸切除
膵体尾部切除(脾温存または脾合併切除)
脾疾患
脾臓には悪性疾患が発症することは比較的稀です(全くないわけではありません
当科で脾臓を摘出する頻度が多い疾患は特発性血小板減少性紫斑病などの血液疾患です。内科的な治療を行い、なかなか効かなくなってきた場合には脾臓の摘出が選択肢となります。良性の疾患ですので原則的に腹腔鏡下手術での切除を行います。
鼠径ヘルニア
鼠径ヘルニア・腹壁ヘルニア
ヘルニアって何?鼠径ヘルニアって何?
皆さんがヘルニアと聞くと何を思い浮かべるでしょうか?腰が痛い=椎間板ヘルニアですね。これは整形外科で扱う疾患になります。ヘルニアとは簡単に言うと何かが“飛び出した”状態のことをいいます。椎間板ヘルニアであれば飛び出した椎間板が神経などに触れて症状を来すものです。
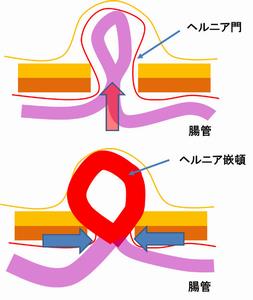
鼠径ヘルニアとは、いわゆる“脱腸”のことです。いくつかの分類はありますが、鼠径部=“足の付け根”の部分に出来た穴にお腹の中の内容物がはまり込んでしまう疾患です。
“ただでっぱっているだけだし”、“寝たら(押したら)戻るし”、“出てるときは少し痛いけど、我慢できないほどでもないから”⇒“ホントに手術しなきゃダメなの?”このように感じるのも無理はありません。ではどんな時に手術をする必要があるのか?⇒実際には”鼠径ヘルニアと診断された“全ての鼠径ヘルニアということになります。
なぜ手術が必要なの?
鼠径ヘルニアで手術をしなければならない理由は、ヘルニアに腸がはまり込んで戻らなくなり(この状態を“”嵌頓(かんとん)といいます)、血の巡りが悪く(虚血)なってしまうと腸が腐ったり(壊死)、穴が開いたり(穿孔)します。このような状態になると、命に関わる状態になります。特に御高齢の方では亡くなる可能性も低くはありません。嵌頓する前に準備して行う手術であれば、施設によっては日帰り、あるいは手術翌日に退院が可能な手術ですので、外科として手術をお勧めする理由がわかると思います。ヘルニアの大小と手術の必要性の関わりはありません。小さな穴の方が、はまり込んでしまえば大きな穴より逆に戻りづらいですよね。残念ながら内服薬で穴が塞がったりはしませんので、治す方法は手術しかありません。
|
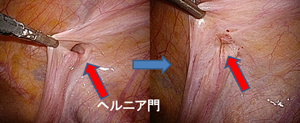
鼠径ヘルニア(いわゆる脱腸) ヘルニア門から腸(など)が脱出した状態です。 “でっぱる”以外に症状がない場合もあります。 |
|
腸が“でっぱった”ままで戻らなくなることを “嵌頓(かんとん)”と呼びます。 腸が拡張し、ヘルニア門に締め付けられ 血のめぐりが悪くなり(虚血)、腸の壊死や 穿孔を起こすと命に関わる場合があります。 |
赤ちゃんや小さなお子さんと大人のヘルニアでは原因は異なります。生まれたときにみられる脱腸は、“生まれるときにふさがるべきところがふさがらなかった”ことが原因です。したがって成長するにつれて、一般的には1歳になるくらいまでは自然に治る可能性があります。それ以降は自然治癒の可能性が低いため、手術適応になります。手術は“ふさがらなかったところ”をしばってふさぐ手術になります。
手術はどんなことをするの?
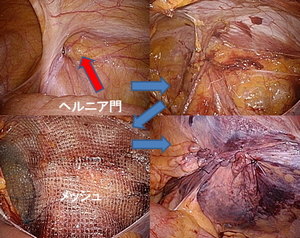
これに対し、成人のヘルニアの多くは、鼠径部の組織が“弱くなった”ことが原因です。このため、手術は小児のヘルニアとは異なり“弱くなった部分を補強”することも必要になります。手術方法は様々ですが、直接周囲の組織を縫い合わせて補強すると、ツッパリ感が強かったり、再発率が高いとされ(有効な方法もあり、必要な場合もあります)、現在は“メッシュ”という人工物で補強をする方法が多く用いられています。
|
成人の鼠径ヘルニアに対する腹腔鏡下鼠径ヘルニア根治術(TAPP)です。 ・腹腔鏡にてヘルニアを正確に診断。 ・大事な神経・血管を温存し腹膜を剥離。 ・メッシュにてヘルニアを覆う。 ・腹膜を縫合する。 慢性的な痛みの予防の目的で、固定具不要のメッシュを用いる等、患者さんが良好な経過となるように工夫をしています。 |
|
小児の鼠径ヘルニアに対する腹腔鏡下鼠径ヘルニア根治術(LPEC)です。 メッシュでの補強は不要であるため、 ・腹腔鏡にてヘルニアを正確に診断。 ・ヘルニア門を縛って閉鎖します。 |
手術はどのくらい切るの?入院期間は?
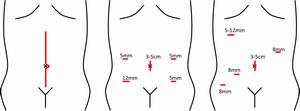
当科では小児のヘルニアも成人のヘルニアも原則的には腹腔鏡で行います。小児の場合は5mmと3mmの穴、成人の場合は5mmの穴3本で行います。
全身麻酔が望ましくない、お腹の中に強い癒着が予想される場合は、足の付け根の皮膚を5cm-10cm程度切開する方法(鼠径部切開法)を選択します。
腹腔鏡の利点は
・お腹の中を確認することで、症状のはっきりしない逆側のヘルニアがあるかないかも診断できる。
・ヘルニアの診断が確実で、治したこともはっきり確認できる。
・創部の痛みが少ない。
・ヘルニアの手術方法等での発表等の実績がある。 等々・・・
鼠径ヘルニアは“しっかり治して”、“痛みを少なく”、“再発させない”ことが大事です。
手術方法や用いるメッシュに関しても常に良い方法がないか最良の方法を選択するべく研鑽しています。
良性の疾患だからこそ丁寧に再発のない手術を心がけております。手術の方法等については担当医と良く相談して決めて下さい。
腹壁のヘルニアも基本的には同様の疾患です。手術の傷の部分がヘルニアになってしまう“腹壁瘢痕ヘルニア”や手術の既往がないのに発症する“白線ヘルニア”等、様々なヘルニアがありますが、鼠径ヘルニアと同様のポリシーを持って基本的には腹腔鏡下手術で行っています。
鼠径部(足の付け根)やお腹(腹壁)に不自然なでっぱり、飛び出しを見つけたら、それが戻ったりするようなら、相談、あるいはかかりつけの先生に相談して、当科を受診して下さい。
緩和手術
緩和手術
進行した癌で、見つかった時点、あるいは再発してしまい、手術で取り切ることが不可能あるいは意義のない状況である場合も残念ながらあります。この場合、抗癌剤での治療あるいは抗がん剤などは行わないが、痛み等の症状に関しては治療を行う(緩和治療、BSC:Best supportive care)選択肢があります。
抗癌剤や緩和治療を行う上で、食事が摂れない、吐き気がある、お腹が張って便が出ない、鼻やお腹のどこかから管を入れていなければ生活出来ない・・・・・。ただでさえ大変な状況で生活していくのは御本人も周りの方々も大変です。これらの苦痛を、取り除く目的の手術が緩和手術です。食事を摂る、排便をする、温泉やスポーツなど出来るだけ制限を受けない生活をしたい(人工肛門もできれば避けられるのが当然望ましい)、だれもが当然思う事です。緩和手術は負担が少なく、術後の入院期間が短く、何より苦痛を取り除かなければなりません。ここで、体に負担の少ない腹腔鏡手術は有効だと考えております。このような手術は特に患者さんの時間を無駄にしてはいけない為、消化器内科も含めて他科の医師、緩和ケアチーム、緩和ケア認定看護師などスタッフと連携し、患者様と相談をしながら迅速に対応することを心がけています。
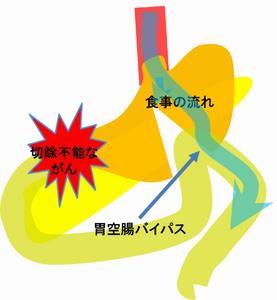
例:根治切除不能胃癌に対する腹腔鏡下胃空腸バイパス術
特殊外来
特殊外来
月曜日、木曜日、金曜日の午前8時30分から午前11時30分まで(受付時間)乳腺外来を行っております。乳腺外来は木・金は笹村、月曜は山田、吉田、倉谷が担当します。
マンモグラフィーや超音波(エコー)検査の他MRIによる非侵襲的検査で早期乳癌の発見に努め、乳癌に対する手術を含めた集学的治療を行っております。
最近は、MRIによる非侵襲的検査で早期乳癌の発見に努めております。
外来では毎朝カンファレンスを開き、疾病の見逃しがないかエックス線写真、CT、MRI等を外科スタッフ全員でチェックしております。
個々の患者様の治療方針については外科スタッフだけでなく、消化器疾患は消化器内科、呼吸器疾患は呼吸器内科と緊密に連携し、最適、最善の治療を提供できるよう、カンファレンス等を通して検討しております。
地域連携パスを導入して、患者様のかかりつけの先生との病診連携推進しています。
鼠径ヘルニアや乳腺疾患は外科初診となる疾患です。ここまでに提示した疾患等心配になった方も、受診はどうしたらよいか迷う場合もあるかと思います。
鼠径ヘルニアに関しては月~金まで全てのスタッフが対応可能です。
まずはかかりつけ医の先生に相談してみることで、外科受診か内科受診か等がわかると思いますし、心配な場合は電話等での相談や総合内科を受診するのも良いかと思います。“もしかしたらかもしれない・・・・”、“受診するのは怖い・・・。でも、全く取り越し苦労の場合もあるかもしれません。もちろん、手術が必要な状況かもしれません。そのままにしても不安が残り、治療が必要なものは”手遅れ“になる可能性もあります。まずは近くの人、近くの病院、総合内科受診等で余計な不安は取り除きましょう。
ロボット支援手術
ロボット支援手術
当院外科では2022年4月よりロボット支援直腸がん手術が、次いで2022年6月よりロボット支援結腸がん手術が保険診療で行えるようになりました。
ロボット手術は3Dでかつ安定した手術画像、安定した監視操作が可能で、安全で緻密な手術が可能となることが患者さんへのメリットになります。
2022-2023年で100人以上の患者様にロボット手術を受けて頂き、特に直腸癌では肛門に近い直腸癌でも人工肛門を避け肛門温存が可能となること、必要なリンパ節の切除など精密な操作が少ない出血量で安全確実に行えることを実感しており、患者様に恩恵があるものと考えております。結腸癌・直腸癌に関しては日本内視鏡外科学会ロボット手術認定プロクター(指導医)が在籍して手術を行っております。
当科では以前より腹腔鏡下手術でも、結腸癌での切除した後の腸と腸をつなぐ(吻合)する操作は、お腹から腸をお腹の外に出さず腹腔内で行う方法(体腔内吻合)を行っておりますが、ロボット手術ではさらに安全な操作が行えるようになりました。腸管の運動が想起に回復する、必要な長さの腸を十分に切除出来るといった点でメリットがあり、患者様に恩恵があるものと考え、日々研鑽しながら手術を行っております。
泌尿器科領域では当院でもすでに前立腺全摘術・膀胱全摘術・腎部分切除等が行われています。
ロボット手術ってどんな手術?
ロボット手術とは腹腔鏡下の直腸癌手術をロボットの支援下に行う手術です。
“ダビンチ”というアメリカで開発された手術支援ロボットを使用します。
当院では最新の“ダビンチXi”を使用しています。
まず、腹腔鏡下手術とはお腹に大きな切開をせず、5mm-12mmの穴を開け、カメラやマジックハンドの様な鉗子を挿入して行う手術です、現在まで当科では直腸がん手術に関してはほぼ全ての手術を腹腔鏡下に行っています。
ロボット支援下手術はロボットが勝手に自動で手術を行う訳ではなく、外科医がロボットを操作して手術を行います。
ロボット手術のメリット(利点)は?
外科医の手元の操作を大きな動きを手術の部位では緻密に、さらには手ブレの補正機能により緻密で安全に手術を行う方法です。カメラもロボットであるためブレたりすることがありません。
腹腔鏡下手術のマジックハンドの様な鉗子は直腸的なものですが、ロボットの鉗子は関節があり、お腹の中でさらに緻密な動きができることが大きなメリットになります。
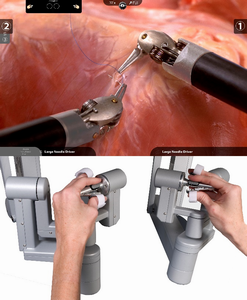
繊細な鉗子が腹腔内で手のように動く事で緻密な手術が可能になります
直腸癌は狭い骨盤内での操作が必要な手術で、排尿や性機能に関わる神経や前立腺のような出血しやすい臓器がある場所を操作する必要があります。腹腔鏡下手術はこの狭い骨盤の中をカメラで観察しながら行う手術で、緻密な操作により排尿や性機能障害、出血をさせない手術が出来るというメリットがあり、ロボット手術ではこの利点がさらに生かされる手術です。
直腸手術で患者さんが非常に心配なことに一つに“人工肛門になってしまうのか?”という不安があるかと思います。我々外科医もがんを残さないためにやむを得ない場合もありますが、出来ることであれば人工肛門は避けたいと考えています。がん手術ではがんをしっかり切除すること(根治性)と肛門や排尿機能・性機能を温存すること(機能温存)が大事になります。ロボット手術では3Dの非常に綺麗で拡大された視野で、手のように曲がる、操作性の良いロボットアームでの手術が行えるため、手術を受けられる患者さんにとって高い根治性と肛門を温存し人工肛門を避けるなど最大限の機能温存が可能となる手術が行えることがメリットと考えております。
|
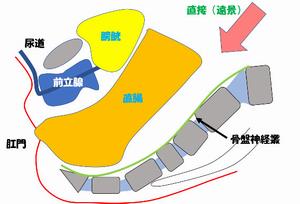
開腹手術では骨盤内の深い部分を 遠くから直接観察することになります。 鉗子操作も遠くからとなります。 |
|
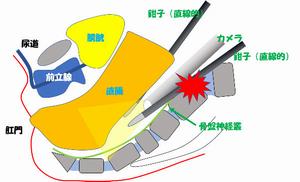
腔鏡手術では骨盤内の深い部分を カメラが深いところに入って観察します 鉗子は直線的であるため、 周りの臓器にぶつかったりすることでの 動作の制限があります。 |
|
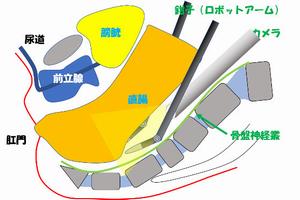
ロボット手術では骨盤内の深い部分を カメラが深いところに入って観察します。 さらに鉗子(ロボットアーム)は関節があるため、先端の部分で動作制限がなく、より緻密な操作が可能となります。 |
どんな直腸癌でもロボット手術が出来るの?
がんの大きさや浸潤の度合いからロボット手術より腹腔鏡下手術や開腹手術を選択した方がよい患者さんもいらっしゃいます。これに関しては消化器内科、外科で検討しさらに患者さんと相談しながら手術方法の選択をしてゆきますので、気軽に相談して下さい。
ロボット手術の費用は?
消化器がんの領域ではまず、日本内視鏡外科学会の技術認定医という資格が必要となります。手術ビデオを直接審査される平均の合格率は20%程度の資格となります。この資格取得者が規定のトレーニングを受け、さらに施設としての直腸癌手術の症例数などの条件をクリアして初めて保険診療での手術が可能となります。
医療費は現在の処、直腸がん手術に関してはロボット手術でも腹腔鏡下手術でも同じです。実際に手術にかかるコストはロボット手術では腹腔鏡下手術に比べ高額ではありますが、ロボット手術から患者さんが受けられる恩恵は大きいものと考えているため、適応となる患者さんには利益を度外視しロボット手術をお勧めしております。
当院ではロボット支援下直腸癌手術は保険診療で行うことが出来ます。
ロボット手術は他のがんではできないの?
消化器がんの領域では現在のところ、食道がん、胃がん、結腸がん、直腸がんで適応となっております。
当科ではがん以外の消化器疾患や鼠径ヘルニア(いわゆる脱腸)といった疾患95%以上を腹腔鏡下手術で行っておりますので、ロボット手術が患者さんにメリットがあるのであれば、それらの疾患にも積極的に取り入れてゆくのが望ましいと考え、日々研鑽しております。
消化器疾患の手術が必要となった患者さん、あるいは手術は必要なのか?と悩まれている患者さんは当院にお気軽にご相談下さい。
手術のトレーニングを行うシミュレーター
実際にロボット鉗子を操作するレバー
(実際の臓器ではなくバーチャル映像でのトレーニングがいつでも可能)
Covid-19に対する外科の取り組み
Covid-19に対する外科での取り組み
コロナ禍で手術を受けられる患者さんは、当然不安があるものと思います。
現在では一時期よりは制限が緩和されてはおりますが、入院・手術前の検査が必要であったり、面会にも制限が御座います。
当科で手術において出来ることは、合併症を起こさない手術をして、入院日数を出来るだけ短く、早く退院して頂くことになります。こうすることで、より多くの患者さんへの手術が可能になりますので、入院期間を出来るだけ短くすることにはご協力を頂きたいと思います。ここでも入院日数が短い腹腔鏡下手術が貢献しています。
手術時の電気メスの使用で発生するウイルスや組織を含んだ煙(サージカルスモーク)を吸引するシステムを導入するなどの感染対策や、手術前の患者さんには全例PCR検査を行うなどの対策を行った上で手術を行っております。このため、患者さんには手間がかかると感じる場面もあるかと思いますがご理解いただければと思います。
これから手術を受ける患者さん
不安のある方は、遠慮せずに、担当医と手術の必要性、緊急性、延期した場合の危険性等について良く相談をして下さい。手術に際しては、いらない不安は解消して、安心して受けることが大切です。
手術後等で定期的に外来を受診されている患者さん
手術後の定期検査等で外来受診をされている方は、数か月検査を先に延ばしても問題のない場合もありますので、不安のまま受診せずに、延期しても問題ないか外来に御連絡下さい。“指定日に絶対受診しなくてはいけない”ことは多くはありませんので、遠慮せずに御連絡下さい。